
Atopowe zapalenie spojówek
Astma oskrzelowa
Atopowe zapalenie skóry (wyprysk atopowy)
Pokrzywka atopowa
 Diagnostyka alergii obejmuje wiele specjalistycznych badań, które służą ocenie stanu układu odpornościowego i poszukiwaniu przyczyn objawów zgłaszanych przez pacjenta.
Diagnostyka alergii obejmuje wiele specjalistycznych badań, które służą ocenie stanu układu odpornościowego i poszukiwaniu przyczyn objawów zgłaszanych przez pacjenta.
Poniżej zestaw badań, które pomogą lekarzowi w diagnostyce alergii.
Najważniejsze z badań czynnościowych układu oddechowego, czyli badań, które pozwalają na obiektywną ocenę czynności płuc. Wykonuje się tzw. spirometrię podstawową oraz spirometrię po inhalacji leku rozkurczającego oskrzela (określaną jako „spirometria z oceną odwracalności obturacji”).
Podczas spirometrii ocenia się objętość powietrza wydychanego i wdychanego do płuc. Badanie polega na oddychaniu przez ustnik aparatu.
Przed spirometrią nie należy palić papierosów ani pić alkoholu (minimum przez 4 godziny, a najlepiej przez dobę). Nie należy wkładać ubrania krępującego ruchy tułowia (klatki piersiowej i brzucha). Przez 2 godziny przed badaniem nie powinno się jeść obfitych posiłków. Bezpośrednio przed badaniem (ok. pół godziny) nie należy wykonywać intensywnego wysiłku fizycznego.
Jeśli spirometrię wykonuje się po inhalacji leku rozkurczającego oskrzela, przed badaniem konieczne jest odstawienie niektórych leków przeciwastmatycznych. Jest to potrzebne tylko wtedy, gdy spirometria będzie wykonywana po inhalacji leku rozkurczającego oskrzela. Podczas ustalania terminu badania rejestratorka powinna poinformować pacjenta o konieczności odstawienia przed badaniem leków rozkurczających oskrzela.
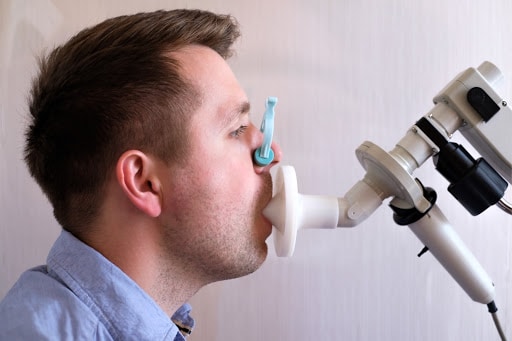
Spirometria jest badaniem dokładnym i powtarzalnym (co oznacza, że jej wyniki są u danego pacjenta podobne przy powtórnym wykonaniu badania po krótkim czasie) pod warunkiem, że wykona się ją prawidłowo. W przypadku spirometrii wymaga to odpowiednio dużego zaangażowania pacjenta w wykonanie badania, ponieważ niektóre z wyników w znacznym stopniu zależą od wysiłku pacjenta. Nie należy się obawiać wysiłku związanego z wykonaniem spirometrii, ponieważ badanie to jest zupełnie bezpieczne.
Spirometrię wykonuje się w pozycji siedzącej. Należy siedzieć prosto, nie garbić się. Wargami trzeba objąć prawidłowo ustnik aparatu i dokładnie wykonywać polecenia technika prowadzącego badanie. Początkowo oddychamy spokojnie. Następnie na dany znak nabieramy maksymalnie głęboko powietrza i wykonujemy jak najmocniejszy i najszybszy wydech – to jedna z „trudności technicznych” badania.
Można to sobie przećwiczyć, próbując dmuchnąć najmocniej jak się da. Największa trudność to kontynuacja wydechu jak najdłużej, mimo wrażenia, że w płucach nie ma już w ogóle powietrza. Dopiero na znak dany przez technika można przestać wydychać powietrze.
Poprawne wykonanie spirometrii nie jest proste, ale warto się postarać. Nie szkodzi to zdrowiu, a zapewnia wiarygodny i, co ważniejsze, powtarzalny wynik badania. Próbę zwykle powtarza się 3 razy, raz za razem, a uzyskane wyniki powinny być podobne – jest to jeden z wyznaczników prawidłowo wykonanej spirometrii.
Jakość wykonania spirometrii ocenia lekarz. Pod uwagę bierze się kilka parametrów, które pozwalają ocenić, czy badanie zostało przeprowadzone prawidłowo i czy pacjent włożył w nie dostatecznie dużo wysiłku. Wyniki są przedstawione w postaci liczbowej oraz w postaci wykresów.
 Odczulanie lub immunoterapia jest zalecana głównie pacjentom, którzy nie mogą wyeliminować z codziennego życia alergenu, na który nadmierne reagują, a farmakoterapia nie przynosi rezultatów. Zwłaszcza u chorych na alergiczny nieżyt nosa oraz astmę.
Odczulanie lub immunoterapia jest zalecana głównie pacjentom, którzy nie mogą wyeliminować z codziennego życia alergenu, na który nadmierne reagują, a farmakoterapia nie przynosi rezultatów. Zwłaszcza u chorych na alergiczny nieżyt nosa oraz astmę.
Odczulania nie wykonuje się u pacjentów z chorobą wieńcową, nadczynnością tarczycy, chorobami autoimmunologicznymi oraz złośliwymi nowotworami.
Odczulanie polega na podawaniu osobie uczulonej coraz większych dawek wyciągów alergenowych (szczepionek) aż do osiągnięcia takiej dawki, która wyraźnie zmniejszy objawy alergii.
Szczepionka alergenowa pobudza organizm do produkcji innych przeciwciał – IgA i IgG, które blokują uwalnianie przeciwciał IgE. W ostatnich latach stosuje się także immunoterapię donosową, podjęzykową lub doustną z użyciem większym dawek alergenów.
Cały proces odczulania może trwać kilka lat, najczęściej od 3 do 5. Odczulanie wiąże się z ryzkiem wystąpienia wstrząsu anafilaktycznego, dlatego musi być prowadzone pod okiem doświadczonego lekarza alergologa, który zauważy pierwsze objawy anafilaksji i natychmiast podejmie odpowiednie działania.
Umów wizytę w siedzibie Centrum Estetyki Medycznej, zarezerwuj wizytę online lub umów się na wykonanie badań laboratoryjnych.
For English: